The post Newsletter: Diario Médico 2019-02-17 appeared first on Diariomedico.com.
diariomedico.com > Cardiología (4 sin leer)
-

Newsletter: Diario Médico 2019-02-17
Archivado: febrero 17, 2019, 5:58pm UTC por saradomingo
-

Pediatra y niños, un binomio avalado por la evidencia científica
Archivado: febrero 17, 2019, 9:02am UTC por franciscojosegoirialba
Los pediatras brindan a los niños una atención sanitaria de mayor calidad que los médicos de Familia o que cualquier otro especialista…, y no lo dicen las sociedades científicas de Pediatría -que también- sino la evidencia científica. Una revisión sistemática de 1.150 artículos médicos de bases internacionales, publicados entre enero de 2009 y mayo de 2018, concluye que los pediatras son los profesionales mejor preparados para atender a la población infantil y para lograr, en el futuro, un adulto sano.
El estudio, elaborado por el grupo de trabajo Basado en la Evidencia -formado por especialistas de la Asociación Española de Pediatría de Atención Primaria (Aepap) y de la Asociación Española de Pediatría (AEP)-, fue presentado en el 16º congreso de la Aepap, que se clausuró el pasado sábado en Madrid.
“No hablamos ya de una opinión, sino de diez años de literatura científica revisada que viene a corroborar nuestros argumentos. Además, esta revisión, la única que compara en la actualidad la práctica clínica de los pediatras y la de los médicos de Familia en el ámbito de primaria, es la segunda parte de otra que se hizo con literatura previa a 2009, y que tenía conclusiones similares”, dice Concepción Sánchez Pina, presidenta de la Aepap. De los más de mil artículos revisados inicialmente, los autores preseleccionaron 189 y, finalmente, incluyeron 53.
El pediatra conoce mejor la normativa antivacunas que el médico de Familia y tiene mayor adherencia al calendario vacunal
Entre otros aspectos, los artículos seleccionados analizan el consumo de medicamentos, las coberturas vacunales, el tratamiento de la obesidad o los trastornos lipídicos, la derivación al especialista y el uso de pruebas diagnósticas; en todos ellos, los resultados comparados entre el pediatra y el médico de Familia son favorables al primero.
Pregunta pertinente“¿Significa esto que cuestionamos la profesionalidad del médico de Familia? -se pregunta Sánchez Pina-. En absoluto. ¿Puede un médico de Familia atender a un niño? Claro que puede, pero la pregunta exacta debería ser: ¿Es ésa la mejor atención que puede recibir un niño y conseguir un adulto sano?”. La presidenta de la Aepap argumenta que atender a pacientes en un rango de edad entre 0 y 100 años, con características peculiares en cada tramo de edad, “condiciona que el cuidado específico en cada uno de esos tramos sea peor que el que proporcionaría un profesional especializado en esas franjas. No deja de ser significativo que esto, que parece una obviedad para cualquier especialidad médica, tenga que demostrarse continuamente para la pediatría de primaria”.
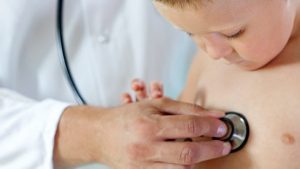
El pediatra conoce mejor las pruebas metabólicas del recién nacido.
Los estudios sobre tratamiento con antibióticos incorporados a esta revisión muestran que los pediatras prescribieron antibióticos más ceñidos a las guías de práctica clínica y a la patología infecciosa infantil con mayor frecuencia que el médico de Familia o el médico general (en los países que recibe esta denominación).
Con respecto a la vacunación -el tema sobre el que versa la mayoría de los artículos incluidos en la revisión-, en los seis estudios que analizan la vacuna del papiloma, los pediatras recomiendan esta inmunización con “mayor consistencia y firmeza” que otro especialista; sobre la vacuna del rotavirus, el pediatra también la aconseja con mayor frecuencia, tiene más conocimiento sobre ella y menos dudas sobre su seguridad. “En pleno desarrollo de las corrientes antivacunas, es clave contar con un profesional que confía más en la seguridad de las vacunas y, por tanto, sabe transmitir esa idea; además, el pediatra conoce mejor la normativa antivacunas y, como demuestran los estudios analizados, tiene mayor adherencia al calendario vacunal”, dice Sánchez Pina.
“La revisión no sólo confirma que el modelo español es referente en Europa, sino que es la mejor solución”, dice Sánchez Pina
En el caso del recién nacido, los pediatras conocen mejor sus pruebas metabólicas, saben cómo interpretarlas y saben cómo informar a las familias con una frecuencia entre dos y tres veces mayor que los médicos de Familia.
“Además del volumen y heterogeneidad de las publicaciones revisadas, la importancia de esta revisión radica en la trascendencia de algunos de los aspectos analizados. El buen uso de los antibióticos, el adecuado manejo de la obesidad infantil y la seguridad y extensión de las vacunas son tres aspectos de salud pública que, de no gestionarse adecuadamente y con esmero desde la infancia, podrían incrementar la mortalidad global de nuestro país las próximas décadas”, dice Sánchez Pina.
Aval científicoSi algo ha quedado claro tras el congreso de Madrid es que la junta directiva que preside Sánchez Pina ve esta revisión sistemática “como el mejor aval científico de que el modelo pediátrico español no sólo funciona y es una referencia en Europa, sino que es la mejor alternativa posible”. La presidenta de la Aepap afirma, de hecho, que “varias sociedades europeas ya nos han pedido que les remitamos la revisión”.
Los 18 especialistas en Pediatría de la AEP y de la Aepap que firman este estudio concluyen que “un cambio del sistema de atención pediátrica en primaria hacia una asistencia centrada en el médico de Familia no se basa en ningún estudio, ni clínico ni económico. La hipótesis lógica, de una mejor atención por parte del especialista mejor formado, junto con los resultados de los trabajos científicos publicados hasta el momento y descritos en esta revisión, indican que este cambio supondría un empeoramiento de la atención sanitaria a la población infantil”.
The post Pediatra y niños, un binomio avalado por la evidencia científica appeared first on Diariomedico.com.
-

‘Big data’ y ‘analytics’, ventana de oportunidad para el sector sanitario
Archivado: febrero 17, 2019, 9:01am UTC por franciscojosegoirialba
La irrupción del big data y la predicción analítica en el sector salud está trayendo grandes avances en la gestión y el tratamiento de enfermedades, algunos ya plenamente operativos y otros en fase de adopción. Este año traerá consigo tendencias que ayudarán a mejorar el tratamiento de los pacientes, con procesos más eficaces y, en muchos casos, con ahorros de costes significativos.
El primer gran hito que está ayudando a resolver el big data es detectar signos tempranos de la existencia de una enfermedad, e incluso trabajar activamente en su prevención, para evitar por completo que llegue a suceder en poblaciones de riesgo. De este modo, se trabaja sobre estadios tempranos de la enfermedad, donde los tratamientos son mucho más eficaces y económicos.
El ‘big data’ ofrece al médico información precisa sobre muchas enfermedades, que amplía lo que sabe por formación
Para ello, hay varias aplicaciones prácticas. En primer lugar, la monitorización con wearables y otros dispositivos de parámetros de salud básicos, que miden patrones de comportamiento del potencial paciente, o sus niveles de azúcar o presión arterial. En segundo lugar, la medición de otros biomarcadores mediante exámenes de salud rutinarios; esta información se comparte con el centro médico, para que pueda cruzarla con sus bases de datos de pacientes, detectando señales de una posible enfermedad mucho antes de que se manifieste.
La acción siguiente es hacer recomendaciones al potencial paciente sobre su estilo de vida, sus potenciales riesgos, y un trabajo minucioso en la prevención de enfermedades graves, sin realizar costosas pruebas diagnósticas ni esperar a que la enfermedad se manifieste. Este desarrollo puede incluir sistemas de alertas en tiempo real sobre un dato del potencial paciente, que recibe el médico instantáneamente, y la elaboración de un historial médico electrónico que recoja -en un sistema seguro y de forma centralizada- toda la información sobre su salud.
Por otro lado, los sistemas de big data ofrecerán a los médicos una información actualizada sobre el desarrollo de muchas enfermedades que amplía lo que ya saben según su formación y experiencia: así podrán tomar decisiones que se basen en analítica predictiva. Algo especialmente útil para pacientes con historiales complejos de varias enfermedades cruzadas, donde las recomendaciones son difíciles.
La información y datos de otros pacientes permite ‘entrenar’ la IA para ‘diagnosticar’ con una fiabibilidad cercana al 99%
Está, además, el capítulo de los llamados diagnósticos automatizados. En muchos centros médicos, ya son una realidad los sistemas de inteligencia artificial (IA) que, mediante la supervisión de un médico, estudian imágenes de radiografías y logran detectar enfermedades de forma automatizada. La creación de bases de datos de imágenes y de pruebas diagnósticas de pacientes anteriores permite entrenar la IA para que realice labores diagnósticas con fiabilidades cercanas al 99%.
La optimización del personal y de las pruebas diagnósticas es otra tendencia muy significativa. Hay sistemas analíticos capaces de predecir cuántos pacientes van a estar en un hospital un día y una hora concretos, ayudando, de este modo, a asignar los recursos de forma eficiente. Además, analizando los procesos y tratamientos, se pueden optimizar las estancias en los hospitales, las visitas médicas y las pruebas diagnósticas, produciendo así importantes ahorros de costes al sistema sanitario.
La seguridad de los datosEn determinados centros punteros, ya son una realidad los tratamientos personalizados, que combinan diagnósticos precisos de la mutación genómica específica que produjo un cáncer con análisis predictivos basados en algoritmos de machine learning, que describen la evolución de la enfermedad para cada paciente. Esto es únicamente posible por el uso combinado de técnicas de data science y machine learning con el análisis de bases de datos de pacientes que ya han sufrido la enfermedad. El desarrollo de medicinas personalizadas disponibles para todos los bolsillos es, sin duda, el siguiente paso a conquistar.
Finalmente, hay que mencionar que los datos médicos son el objetivo número uno de hackers en todo el mundo.
Realizar las inversiones necesarias en IT para garantizar la seguridad de los datos médicos y personales de los pacientes es una de las obligaciones del sector sanitario para el año 2019, para evitar sucesos desagradables y comprometidos.The post ‘Big data’ y ‘analytics’, ventana de oportunidad para el sector sanitario appeared first on Diariomedico.com.
-

Cerveza y vino: el orden no altera la resaca
Archivado: febrero 17, 2019, 9:00am UTC por José R. Zárate
La sabiduría popular aconseja que “después de la cerveza el vino es divino, después del vino la cerveza da dolor de cabeza”. Parece que en ese orden la resaca es más llevadera. Para certificarlo, un equipo de la universidad alemana de Witten/Herdecke y de la británica de Cambridge dividió a 90 voluntarios de 19 a 40 años en tres grupos: el primero consumió dos pintas y media de cerveza seguidas por cuatro vasos grandes de vino; el segundo, lo mismo, pero en orden inverso; los del tercer grupo, de control, bebieron solo cerveza o solo vino. Una semana después, los participantes en los grupos de estudio uno y dos se cambiaron al orden de bebida opuesto.
Al día siguiente se evaluaba su bienestar y el grado de resaca según la Escala de Resaca Aguda, basada en la sed, fatiga, dolor de cabeza, mareos, náuseas, dolor de estómago, aumento del ritmo cardíaco y pérdida de apetito. Los investigadores, que publican los resultados este mes en American Journal of Clinical Nutrition, no encontraron diferencias significativas en ninguno de los grupos, es decir, el aforismo sería falso. Las molestias posteriores se deberían a la cantidad de alcohol no al orden. El ensayo se podría replicar con otras combinaciones y dosis: seguramente no faltarán voluntarios.
The post Cerveza y vino: el orden no altera la resaca appeared first on Diariomedico.com.
